此症的危险因素包括胚胎时期发生中肠扭转(Intestinal malrotation)先天性缺陷、结肠过大、先天性巨结肠症,(Hirschsprung's disease)、妊娠以及肠沾黏。长期便秘及高纤维饮食可能增加罹患风险。 此症最常影响成人肠道的部位为乙状结肠,盲肠次之;在儿童中则是以小肠较为常见。胃部也可能罹患此症 。常见的诊断方式为医学影像,如普通X光片、 大肠钡剂灌肠造影或电脑断层扫描。
乙状结肠扭转的初步治疗有时会借由结肠镜检查或加上大肠钡剂灌肠造影检查以确定病灶。因此症有复发的高风险,故通常建议在检查后的2天内施行肠切除术。但如果肠本身已严重扭转,或是供应肠的血流已被切断时,则应立刻动手术。在盲肠扭转的情形,通常有部分的肠必需予以手术割除。而如果肠本身仍然健康,则有可能将其移回正常位置并加以缝合固定。
肠扭转早在公元前1550年的古埃及地区就有相关的病历记载,而最常发生在非洲、中东地区以及印度人身上 。在美国,此症每年的发生率为约10万人中有2至3人;乙状结肠及盲肠扭转发生的年龄则通常介于30至70岁之间。此症的愈后与肠组织坏疽相关。英文的“volvulus”此字是从拉丁文的“volvere”而来,意思是“滚动”。
(肠扭转)
肠扭转分类
·新生儿肠扭转
·小肠扭转
·中肠扭转(由于肠旋转不良)
·盲肠扭转
·乙状结肠扭转
·横结肠扭转
·脾曲扭转,最少见
·胃扭转
·回肠乙状结
病因病理
肠扭转的发生见于多种原因造成。解剖方面的因素是引起扭转的先决条件,而生理或病理方面的因素是其诱发因素。肠袢发生扭转的原因有三个重要的因素:
(一)肠袢和其系膜的长度比肠袢两端根部间的距离相对地过长,即容易发生扭转。
(二)在上述解剖因素的基础上,如肠袢本身的重量增加,由于重力的关系容易促使扭转发生,扭转后也不易自行复位。所以在临床肠扭转常见于饱餐、食物内纤维残渣多、大便秘结,肠腔内有蛔虫团、肠壁上有较大肿瘤、先天性巨结肠等情况下。
(三)外力推动,强烈的肠蠕动和体位的突然改变,如身体突然旋转用力弯腰,也能促使肠扭转的发生,因些,避免在饱餐后立即进行重体力劳动,尤其是需要身体前俯和旋转的劳动,对预防肠扭转有一定意义。
详细症状体征
无论病因如何,扭转通过两种机制引起症状:
·肠梗阻表现为腹胀和胆汁性呕吐。
·肠受影响部分的缺血(血流丧失)。
根据扭转的位置,症状可能会有所不同。例如,在盲肠扭转的患者中,主要症状可能是小肠梗阻(恶心、呕吐和缺乏大便或肠胃),因为梗阻点靠近回盲瓣和小肠。乙状结肠扭转的患者,虽然可能出现腹痛,但便秘的症状可能更为突出。
肠扭转导致严重的疼痛和肠壁进行性损伤,在肠阻塞的部分积聚气体和液体。最终,这会导致肠壁坏死、酸中毒和死亡。这被称为闭合性梗阻,因为存在一个孤立的(闭合的)肠袢。急性肠扭转通常需要立即手术来解开受影响的肠段,并可能切除任何无法治愈的部分。
扭转最常见于中老年男性。肠扭转也可以作为一种罕见的并发症出现在结肠多余的人,一个正常的解剖变异导致结肠外环。
乙状结肠扭转是胃肠道最常见的扭转形式。造成8%的肠梗阻。乙状结肠扭转在老年人和便秘患者中尤为常见。病人出现腹痛、腹胀和完全便秘。
盲肠扭转略低于乙状结肠扭转,与腹痛和小肠梗阻症状有关。
检查化验
这种诊断常被怀疑为腹痛、恶心、腹胀、便秘/便秘的患者,而体检则显示腹胀和鼓膜炎。肠扭转的诊断是通过影像学来确定的。
诊断评估-评估的目的是确定肠扭转的诊断,并排除腹痛的其他原因。评估应该从病史和体格检查开始,这可能包括对妇女进行盆腔检查,以排除盆腔病理。
实验室评估
进行完整的血液计数、电解质、血清乳酸水平和尿液分析。所有育龄妇女都应进行妊娠试验。对于疑似穿孔和弥漫性腹膜炎的患者,应获得血清转氨酶、碱性磷酸酶、胆红素、淀粉酶和脂肪酶水平,以排除引起急性腹痛的其他原因。
影像学
进行腹部电脑断层扫描(CT)以确定肠扭转的诊断,并排除腹痛和肠梗阻的其他原因。在不能立即获得CT扫描的情况下,应进行腹部x线检查。如果在体检中没有腹膜炎的迹象,我们保留在腹部平片不能诊断的情况下使用水溶性造影剂的对比灌肠。
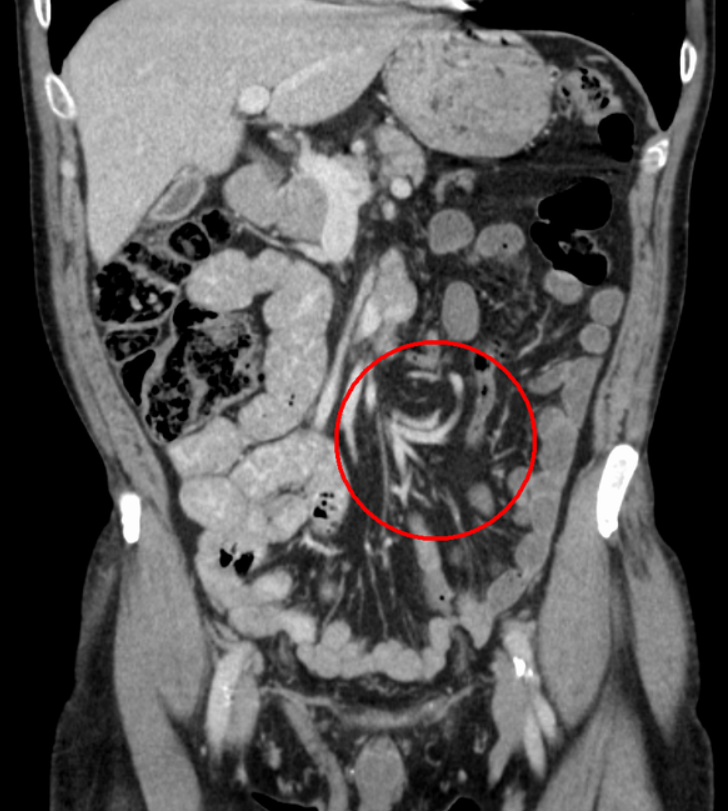
腹部CT扫描:肠扭转的诊断结果包括由扩张的肠围绕其中肠段和血管引起的旋转模式,以及进出肠段的鸟喙状外观。然而,四分之一的CT扫描可能缺乏典型的影像学特征。
肠扭转的其他支持性特征包括没有肠道气体,由于不完全扭转或折叠(分裂壁征)而被相邻肠系膜脂肪明显分离肠壁,以及从一个位置突出的两个交叉肠过渡点。CT扫描显示有肠腔积气、门静脉气体或肠壁增强消失,提示肠坏死。
腹部x线片:腹部x线片的诊断结果包括存在一个U形、膨胀的肠,被视为从骨盆延伸至右上象限和横膈膜一样高的气体。
然而,腹部平片仅能确定60%的患者的肠扭转的诊断。结肠肠和肠系膜附近的小肠膨大常出现在肠扭转患者中,但也可见于其他结肠梗阻、结肠假性梗阻和中毒性巨结肠的患者。线状气相沉积提示肠坏死即将导致肠穿孔。腹腔内游离空气提示肠穿孔。
对比灌肠:对比灌肠时肠扭转的特征表现为扭曲的锥形或鸟喙状结构,其中对比逐渐变细至梗阻点。尽管对比灌肠可以偶尔减少肠扭转,考虑到穿孔的风险,本研究只能在专业中心的透视控制下进行,使用水溶性对比剂,如果没有腹部CT扫描和腹部X线照片是非诊断性的。对于可能有腹膜炎的病人不应进行对比灌肠。
鉴别诊断
凡急性肠梗阻患者均应考虑有本征的可能性,X线检查可证实诊断。但需和肠套叠、机械性肠梗阻、粪便嵌塞、肿瘤等进行鉴别。
中毒性巨结肠
特征是全结肠或部分结肠扩张加全身毒性。中毒性巨结肠患者通常表现为高烧、心动过速,体检时有弥漫性腹部压痛。他们经常有血性腹泻或其他慢性炎症性肠病的症状。腹部影像学可显示肠缺血所致的“拇指印痕”,但在中毒性巨结肠患者的腹部x线片和CT扫描中,未发现乙状结肠呈U形扩张和鸟喙样改变。
假性肠梗阻
是一种以整个结肠的粗大扩张为特征的疾病,通常延伸到直肠,没有阻碍肠内容物流动的解剖损伤。它常与其他情况有关急性假性结肠梗阻患者的腹部CT扫描常显示弥漫性结肠扩张,但在某些情况下,近端结肠扩张发生在脾曲或脾曲附近的中间过渡区。
并发症
·勒死
·坏疽
·穿孔
·粪便性腹膜炎
·复发性肠扭转
治疗用药
(一)肠扭转是一种较严重的机械性肠梗阻,常可在短时期内发生肠绞窄、坏死,一般应及时手术治疗。
(1)扭转复位术:将扭转的肠袢按其扭转的相反方向回转复位,还需要解决预防复发的问题。
(2)肠切除术:适用于已有肠坏死的病例,小肠应作一期切除吻合。乙状结肠一般切除坏死肠段后将断端作肠造瘘术,以后再二期手术作肠吻合术,较为安全。
(二)非手术治疗:虽有非手术治疗成功的报导,但非手术治疗一旦无效,则需迅速改为手术治疗,以策安全。适应证:
1.全身情况较好,血压、脉搏基本正常的早期肠扭转。
2.无腹膜刺激症状,体征或经初步非手术治疗明显好转者。
3.对年老、体弱、发病超过2日的无绞窄的扭转也可试用。
预防保健
预后
在发生坏疽的患者中与乙状结肠扭转相关的死亡率最高,在病例系列中为11%至60%。相反,未患坏疽的患者死亡率不到10%。
未经手术治疗的乙状结肠扭转初发复发的发生率高达60%。第二次发作后的复发率可能更高,因此,几乎总是建议在重复乙状结肠扭转后再行手术。复发时间可能从数小时到数周或数月不等。
预防
肠扭转是一段肠袢沿肠系膜长轴旋转或两段肠袢扭缠成结而造成闭袢性肠梗阻,前者常见患者中下腹有阵发性剧烈绞痛、腹胀,排便排气停止。中期以后可出现恶心呕吐,呕吐物为胃肠内容物。注意禁食,胃肠减压,维持水与电解质平衡,抗感染,维持营养。
避免在饱餐后立即进行重体力劳动,尤其是需要身体前俯和旋转的劳动,对预防肠扭转有一定意义。
流行病学
尽管肠扭转可发生在消化道的其他部位,包括胃,胆囊和小肠,但最常见于结肠。盲肠(10%至52%)和乙状结肠(43%至71%)是结肠肠扭转的两个最常见部位。
在美国,乙状结肠扭转是一种相对少见的肠梗阻原因,占大多数病例的不到10%。相比之下,乙状结肠扭转是世界其他地区50%至80%肠梗阻患者的潜在病因。
乙状结肠扭转通常发生在老年人,平均年龄为70岁。由于潜在的神经或精神疾病,患者通常被收容在医院,并有便秘史。年轻患者和儿童乙状结肠扭转与结肠运动异常有关。
尽管一些系列报道了男性占优势,但其他研究发现按性别划分的发病率没有差异。
以上内容部分来源于网络
●
温馨提示:以上资料仅提供参考,具体情况请向医生详细咨询。
