目前,眼部SGc通常采用广泛手术切除或Moh显微外科手术治疗。
由于转移率高,这类癌症通常预后不良。
病因病理
起源细胞通常是未知的。皮脂腺癌明显类似于正常的皮脂腺,被认为是由它们引起的。紫外线和电离辐射被认为在这些肿瘤的发病机制中起一定作用。Muir-Torre综合征之间有很强的相关性。
皮脂腺癌的发生与以下因素有关:照射史、免疫抑制和遗传因素。
一种可能的假设是毛囊和基底上层的干细胞对不同的环境刺激(如辐射)有反应,这些刺激可能导致皮肤肿瘤的发生。免疫抑制的个体和接受放射治疗的个体发生SGc的风险增加。SGc与HIV、HPV(人乳头状瘤病毒)及抑癌基因p53和Rb突变之间存在一定的相关性。Rb突变是视网膜母细胞瘤的原因。报告还显示,在接受视网膜母细胞瘤、湿疹或整容放疗的患者的照射范围内,SGc开始出现。
除了外部因素外,基因也似乎在肿瘤的发病机制中起到了一定的作用。眼外SGc与Muir-Torre综合征(MTS)密切相关,近1/3的MTS患者存在皮脂腺肿瘤。
MTS是一种常染色体遗传性皮肤病,被描述为两种恶性肿瘤:一种是皮脂腺肿瘤,另一种是内部恶性肿瘤,其中大部分是大肠和泌尿生殖系统的。在41%的MTS患者中,皮损出现在原发性恶性肿瘤诊断之前或诊断期间。
研究表明,MTS中的癌性病变是由于DNA错配修复基因(MMR)的突变引起的,这种突变导致不稳定的微卫星序列和复制错误的累积,使一个人容易患上不同的恶性肿瘤,为了排除潜在的内脏肿瘤,对可疑的SGc病例的诊断需要详细的病史和体格检查。
一些SGc相关的突变蛋白(B-连环蛋白,p 53,p21,Shh,雄激素受体,E-钙粘蛋白)已被证明可引起细胞信号传导失调。这种失调是SGc侵袭性生长和转移的原因,特异性突变的识别有助于确定患者的预后和临床结局。
详细症状体征
被诊断为SGc的患者通常表现为无痛性皮下结节。其他表现包括不规则肿块、有蒂病变或弥漫性皮肤增厚。眼周SGc呈不均匀快速生长的粉红色或黄色无痛丘疹。
早期很少有自觉症状,局部表现为皮下结节,质硬,与皮肤不粘连,颇似霰粒肿,有的误认为霰粒肿手术切除术又复发。肿块继续增大后可在结膜面上透见黄色结节,表面不平,继而形成溃疡,出现菜花样肿块,触之易出血。分化程度较低者,通过淋巴管可以较早的向耳前淋巴结和颌下淋巴结转移。
检查化验
由于SGc的临床和组织学表现多变,常被误诊。据报道,诊断的平均延迟时间为预期病变开始后1-2.9年。
眼睑皮脂腺癌患者表现为眼睑肿瘤不愈合,常被误诊为更常见的良性疾病,如睑板炎或睑球结膜炎。眼外SGc类似于皮肤癌,如基底细胞癌、鳞状细胞癌和良性病变,如传染性软体动物和化脓性肉芽肿。许多肿瘤也有类似于SGC的组织学表现,如皮脂腺癌、基底细胞癌、鳞状细胞癌和透明细胞瘤。高度的怀疑对于防止治疗延误和死亡率增加极其重要。
考虑到SGC的侵袭性生长和页面状扩散,需要进行全层活检和显微镜检查以明确诊断皮脂腺癌。眼睑全层活检(怀疑为眼周SGC)包括皮肤、跗骨和睑结膜。从结膜的不同区域进行Map活检,在出现pagetoid传播的病例中推荐,以确定疾病的程度。不同的标记物和染色剂有助于区分皮脂腺癌和其他癌症。这些标记物包括脂质染色,如油红O染色和苏丹红IV染色,以及免疫组化染色。
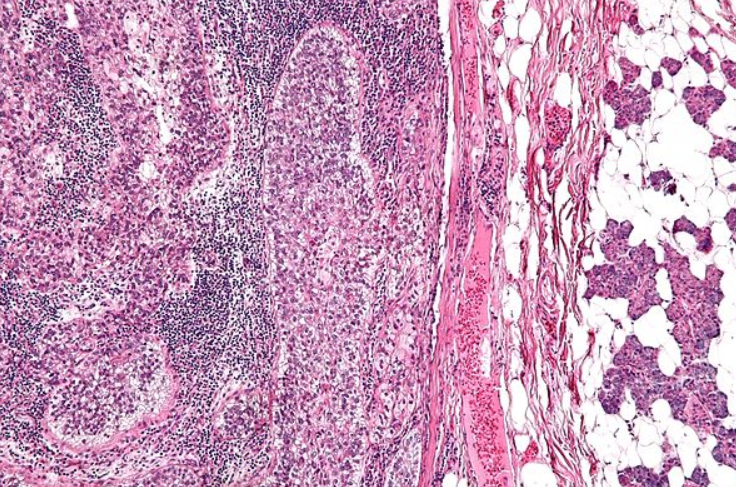
(转移至腮腺的皮脂腺癌 H&E染色)
形态学
SGc根据组织病理学表现进行分类,包括细胞结构、细胞学和生长模式。小叶变异是最常见的组织学类型,其次是乳头状、粉刺状和混合型。肿瘤也可以根据分化程度从低分化到高分化进行分类。高分化和中分化皮脂腺癌在肿瘤细胞的胞浆内呈空泡状。这被称为皮脂细胞分化,其中空泡化是由细胞中呈现为圆形透明区域的含脂细胞质空泡引起的。眼周皮脂腺癌呈Pageoid(上皮内)扩散,一种向上生长的异常细胞侵入表皮,最常见于眼睑边缘和/或结膜。眶周SGC在上下眼睑也有多中心起源,增加了局部复发的风险。
免疫组织化学
免疫组化染色也用于组织样本不足或显微镜检查后,是非常有用的皮肤病理学。特异性抗原如上皮膜抗原(EMA)、癌胚抗原(CEA)、细胞角蛋白-7(CK-7)、Ber-EP4和雄激素受体(AR)可作为SGc与BCC或SCC鉴别的靶点。
用组织免疫组化方法对皮脂腺肿瘤患者进行MTS的诊断,并结合病史检测4种DNA错配修复蛋白(MSH2、MLH1、PMS1和PMS2)的表达,进行微卫星不稳定性遗传评价和种系突变检测。
前哨淋巴结活组织检查
尽管存在转移扩散的风险,但前哨淋巴结活检(SLNB)的应用研究却很少。由于眼周肿瘤有较高的区域转移率,所有直径大于10毫米的眼部SGc肿瘤均建议采用SLNB。经SLNB证实的淋巴结转移的治疗包括先进的影像学研究(CT加或不加PET扫描),然后切除原发肿瘤和局部淋巴结,并辅以放射治疗。然而,值得注意的是,没有证据表明SLNB发现淋巴结受累的患者死亡率降低。此外,与手术和放疗相关的后续风险可能会增加发病率。
分期
皮脂腺癌是根据美国癌症联合委员会(AJCC)的肿瘤,淋巴结,转移(TNM)指南非黑色素瘤皮肤癌分期。鉴于眼周肿瘤有较高的转移和复发风险,该分类系统对眼内外肿瘤有不同的分期。
鉴别诊断
1.霰粒肿
⑴霰粒肿大多离睑缘较远,完全位于睑缘的霰粒肿比较少见。反之,癌期组织容易沿着睑板腺导管蔓延,故睑缘受累者多见。
⑵形态上这二者在早期阶段是十分相象的,不过在癌瘤,其病变表面的结膜往往比较粗糙,并且有时见到黄色的斑点。在霰粒肿病变处结膜一般呈青灰色或稍充血,表面一般是光滑的。
⑶霰粒肿切开时,里面可见含一种胶质样内容物,如有继发性感染和液化,就会有灰黄色液体从切口处溢出。在癌瘤则是质地硬而脆的黄白色肿瘤组织。霰粒肿自动穿破后,可形成息肉样肉芽组织,不象在癌瘤中所见到的那样表面粗糙的菜花样肿物。
⑷青年时期腺体机能分泌旺盛,容易发生霰粒肿。人到老年,腺体趋向萎缩,分泌功能减少,所以在老年人霰粒肿比较罕见。因此在老年人有反复发作的霰粒肿出现时,必须警惕睑板腺癌发生的可能性,最好将切出的病变组织进行切片检查,明确病变性质,以免误诊。
2.鳞状细胞癌:睑板腺癌在病理上和鳞状细胞癌十分相似,但在临床上这两者却有显著区别。
⑴睑板腺癌好发在上睑;鳞状细胞癌多发生在下睑。睑板腺癌位置较深,在睑板当中或在眼睑皮下深层,而鳞状细胞癌因为起于皮肤表皮,位置一般较浅。
⑵早期的睑板腺癌非常像霰粒肿,早期鳞状细胞癌在皮肤表面似痣或乳头状瘤。晚期的睑板腺癌的年龄比鳞癌还要大些。
⑶睑板腺癌女性患者比男性多,而鳞癌的患者则男性远多于女性。年龄都比较大,但睑板腺癌的年龄比鳞癌还要大些。
⑷两者都可以发生转移,但鳞状细胞型睑板腺癌的转移率60%)比鳞状细胞癌的转移率(10%)更高些。
3.基底细胞癌:睑板腺癌单纯根据病理,非常容易误诊为基底细胞癌,因此应当结合临床方面的表现进行鉴别。
⑴睑板腺癌病变位置较深,在皮肤和结膜之间,基底细胞癌一般多起源于皮肤表皮,病变位置较浅,病变部位多位于下睑近内眦处。
⑵早期的睑板腺癌似霰粒肿,晚期在皮下形成核桃状分叶的硬块,溃破后,有黄白色癌组织暴露,形似菜花状。基底细胞癌早期似痣,晚期则形成硬底潜行卷边的典型蚕食性溃疡。
⑶睑板腺癌患者女性比男性多;在基底细胞癌,则男女约略相近。
⑷基底细胞型睑板腺癌的转移率约为40%,而皮肤基底细胞癌则基本不发生转移。
并发症
可向眶内扩展,倾入淋巴管,并发生转移。
治疗用药
外科切除术
广泛局部切除术已被Mohs显微外科手术取代,成为眼外皮脂腺癌的主要治疗方法。
Mohs显微外科(MMS)已成为SGc治疗的金标准。MMS可以精确、准确地切除肿瘤,并对边缘进行完整的评估。此外,MMS与广泛局部切除相比,眼周和眼外SC的局部和远处复发率显著降低。MMS也限制了发病率,在面部等美容敏感部位也很有用。
化疗
关于化疗或放化疗有效性的信息有限,不适用于局部肿瘤。化疗可用于晚期肿瘤,允许局部切除,以避免切除(眼球和眼窝内容物的完全切除)。这些疗法通常使用5-氟尿嘧啶或顺铂,也用于头颈部癌症。很少有研究表明局部辅助化疗对眼周SGC也有效。
放射治疗
与手术切除相比,放射治疗有更高的复发率和死亡率。不建议将其作为初级治疗,仅适用于不能接受手术切除的患者。辐射的潜在副作用包括角膜炎、结膜炎、干眼症、角膜炎和视力丧失。
冷冻疗法
虽然结膜冷冻疗法并不常见,但在手术切除期间也有报道,但其对视力和眼睛潜在损害的相关风险似乎超过了其益处。
Mohs显微外科手术(MMS)已成为这类癌症的首选治疗方法。Mohs手术允许通过冰冻切片精确准确地切除整个肿瘤和周围边缘。Mohs手术作为眼睑皮脂腺癌的主要治疗方法,可显著降低局部和远处复发率。
预防保健
SGc的5年相对生存率为92.72%,10年为86.98%。SGc被认为通过三种机制在血液和淋巴系统中传播:肿瘤生长、多灶性肿瘤增殖和非典型上皮细胞脱落,随后移植到远处。眶周SGc的常见转移部位是局部淋巴结,很少发生在肺、肝、脑或骨。由于SGc肿瘤难以及时诊断,转移复发率较高。约10%的患者表现为局部或无淋巴结转移。在确诊时,近25%的肿瘤会转移,其中转移癌患者5年内生存率降至50%。眼外肿瘤复发率较高,分别为4-37%和4-29%。随着时间的推移,SGc患者的预后明显改善,这很可能归因于早期发现和改善治疗方式。
流行病学
以上内容部分来源于网络
●
温馨提示:以上资料仅提供参考,具体情况请向医生详细咨询。
治疗睑板腺癌哪个医生好 查看


